Головная боль напряжения (ГБН)
Данный вид головной боли может возникать из-за острого или хронического стресса, когда человек из-за чего-то переживает, постоянно обдумывает какую-то ситуацию, зациклен на ней, из-за депрессии, при голоде, при спазме длинных мышц спины, после рабочего дня, когда человек устал, при избыточном употреблении обезболивающих препаратов (более 10-15 таблеток в месяц) у пациентов усиливается головная боль, при избыточном или недостаточном сне, при изменении погоды, атмосферного давления.
Характер головной боли давящий, сжимающий, как будто обруч надели или тугую каску. Нет чёткой локализации, как правило пациенты показывают на разные участки головы. Например, височные области, лобная, теменная, затылочная. Чаще головная боль двусторонняя. Пациенты не испытывают сильного дискомфорта как при мигрени, при ГБН пациенты могут заниматься повседневными делами, они не лежат, нет такого, чтобы малейшее движение вызывало усиление головной боли. Редко, когда пациенты не могут переносить яркий свет и звуки. Иногда бывает тошнота. Может снижаться аппетит.
Головная боль может пройти самостоятельно без препаратов после отдыха, смены вида деятельности, когда человек полежит либо погуляет на улице, займётся любимым делом или после сна.
Классификация головной боли напряжения:
Кроме того, и ту и другую форму головной боли напряжения подразделяют на «ГБН с напряжением» и «ГБН без напряжения перикраниальных мышц».
Существует несколько критериев диагностики головной боли напряжения:
Мигрень.
Мигрень характеризуется пульсирующей головной болью, чаще с односторонней локализацией, в основном в височной области с иррадиацией в глаз, редко бывает двусторонняя. Со временем локализация головной боли может измениться, например, была в правой височной области, потом стала в левой или может сторона боли меняться от приступа к приступу, но со временем станет заметно, что одна из сторон болит чаще. Головная боль при мигрени очень сильная, что затрудняет повседневную активность человека. Мигрень может усиливаться при подъеме по лестнице, при физической нагрузке. Такая боль сопровождается как минимум одним из следующих симптомов: тошнотой, рвотой, повышенной чувствительностью к свету (фотофобия) и звуку (фонофобия).
Формирование приступа мигрени обусловлено комплексными сосудистыми, нервными, биохимическими механизмами. Наиболее важный и изученный механизм развития эпизода мигрени – взаимодействие волокон тройничного нерва, отвечающего за расширение сосудов головного мозга, и CGRP-белка (болевого нейропептида).
Мигрень чаще возникает за 2 - 3 дня до и в первые 3 дня менструации, овуляции, изменение погоды, атмосферного давления, когда человек голодный, при избыточном или недостаточном сне, после употребления алкоголя, стресса, переутомлении, после некоторых продуктов питания (список продуктов будет представлен в конце статьи).
Мигрень у некоторых женщин возникает после родов, хотя до беременности мигрени никогда не было.
В детском возрасте заболевание чаще встречается у мальчиков; взрослые женщины болеют в 2,5 – 3 раза чаще, чем мужчины. В возрасте 35 - 45 лет частота и интенсивность мигренозных приступов достигает максимума, а после 55 - 60 лет течение болезни облегчается или приступы головной боли полностью прекращаются. Мигрень не передаётся по наследству, может передаваться лишь предрасположенность к ней, а не сама болезнь.
Приступ мигрени длится от 4 до 72 часов. Головная боль на столько сильная, что малейшее движение усиливает головную боль. Человек во время приступа мигрени не может заниматься повседневной деятельностью, даже ходить ему очень сложно, так как это усиливает головную боль, он не может находиться в помещении со светом, и чтобы кто-то разговаривал рядом с ним, или работал телевизор, приступ всегда сопровождается тошнотой, нередко рвотой. Некоторые люди могут лежать сутки. Если при головной боли напряжения по ВАШ как правило боль не превышает 5-6 баллов, то при мигрени она может быть на все 10 баллов.
Формы мигрени:
Продолжительность ауры составляет 5-20 минут, не превышает 60 минут, с развитием болей аура исчезает.
Классификация мигрени:
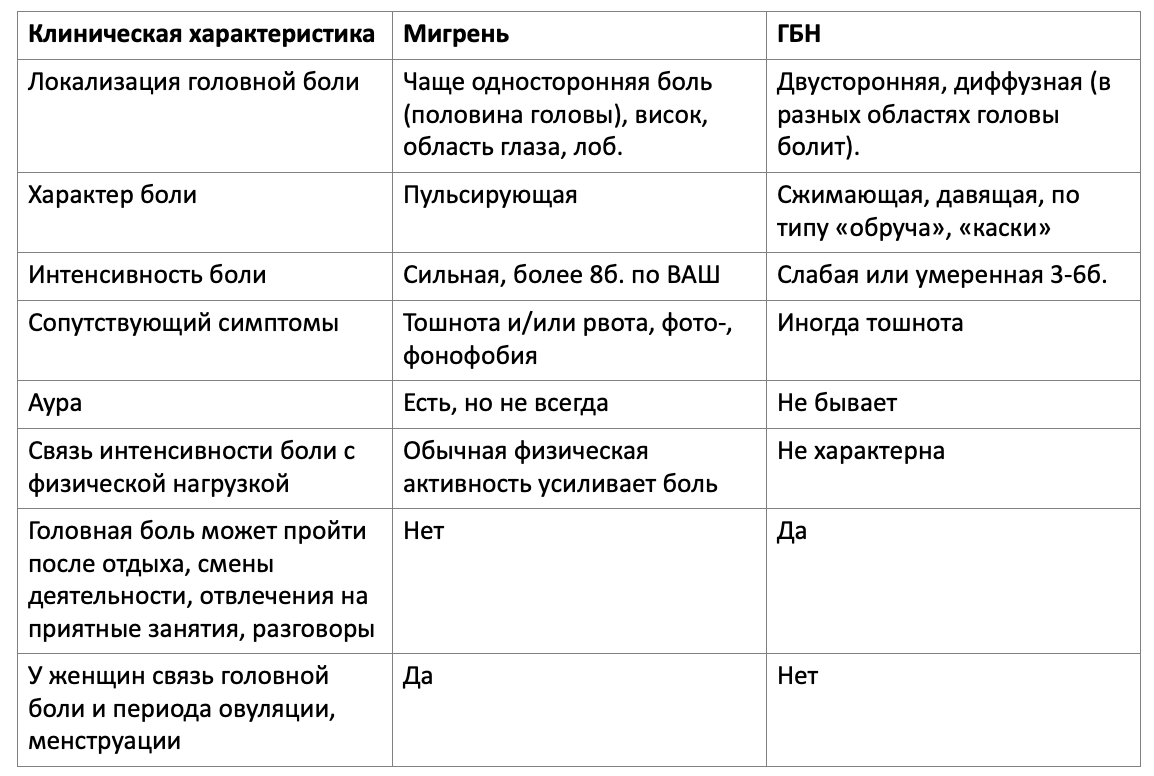
Отличия головной боли напряжения (ГБН) и мигрени:
Данный вид головной боли может возникать из-за острого или хронического стресса, когда человек из-за чего-то переживает, постоянно обдумывает какую-то ситуацию, зациклен на ней, из-за депрессии, при голоде, при спазме длинных мышц спины, после рабочего дня, когда человек устал, при избыточном употреблении обезболивающих препаратов (более 10-15 таблеток в месяц) у пациентов усиливается головная боль, при избыточном или недостаточном сне, при изменении погоды, атмосферного давления.
Характер головной боли давящий, сжимающий, как будто обруч надели или тугую каску. Нет чёткой локализации, как правило пациенты показывают на разные участки головы. Например, височные области, лобная, теменная, затылочная. Чаще головная боль двусторонняя. Пациенты не испытывают сильного дискомфорта как при мигрени, при ГБН пациенты могут заниматься повседневными делами, они не лежат, нет такого, чтобы малейшее движение вызывало усиление головной боли. Редко, когда пациенты не могут переносить яркий свет и звуки. Иногда бывает тошнота. Может снижаться аппетит.
Головная боль может пройти самостоятельно без препаратов после отдыха, смены вида деятельности, когда человек полежит либо погуляет на улице, займётся любимым делом или после сна.
Классификация головной боли напряжения:
- Эпизодическая (возникает не чаще 15 дней в течение 1 месяца)
- Хроническая (возникает более 15 дней в месяц)
Кроме того, и ту и другую форму головной боли напряжения подразделяют на «ГБН с напряжением» и «ГБН без напряжения перикраниальных мышц».
Существует несколько критериев диагностики головной боли напряжения:
- Продолжительность головной боли от 30 минут до 7 дней. Наличие как минимум двух из следующих признаков: 1. интенсивность боли не зависит от физических нагрузок; 2. двусторонняя головная боль; 3. легкая или умеренная интенсивность боли;
- характер боли не пульсирующий, а давящий (сжимающий голову «обручем»)
- отсутствие или редкое проявление тошноты и рвоты
- нарастание боли на фоне сильных эмоциональных нагрузок
- облегчение боли на фоне положительных эмоций и психологического расслабления
Мигрень.
Мигрень характеризуется пульсирующей головной болью, чаще с односторонней локализацией, в основном в височной области с иррадиацией в глаз, редко бывает двусторонняя. Со временем локализация головной боли может измениться, например, была в правой височной области, потом стала в левой или может сторона боли меняться от приступа к приступу, но со временем станет заметно, что одна из сторон болит чаще. Головная боль при мигрени очень сильная, что затрудняет повседневную активность человека. Мигрень может усиливаться при подъеме по лестнице, при физической нагрузке. Такая боль сопровождается как минимум одним из следующих симптомов: тошнотой, рвотой, повышенной чувствительностью к свету (фотофобия) и звуку (фонофобия).
Формирование приступа мигрени обусловлено комплексными сосудистыми, нервными, биохимическими механизмами. Наиболее важный и изученный механизм развития эпизода мигрени – взаимодействие волокон тройничного нерва, отвечающего за расширение сосудов головного мозга, и CGRP-белка (болевого нейропептида).
Мигрень чаще возникает за 2 - 3 дня до и в первые 3 дня менструации, овуляции, изменение погоды, атмосферного давления, когда человек голодный, при избыточном или недостаточном сне, после употребления алкоголя, стресса, переутомлении, после некоторых продуктов питания (список продуктов будет представлен в конце статьи).
Мигрень у некоторых женщин возникает после родов, хотя до беременности мигрени никогда не было.
В детском возрасте заболевание чаще встречается у мальчиков; взрослые женщины болеют в 2,5 – 3 раза чаще, чем мужчины. В возрасте 35 - 45 лет частота и интенсивность мигренозных приступов достигает максимума, а после 55 - 60 лет течение болезни облегчается или приступы головной боли полностью прекращаются. Мигрень не передаётся по наследству, может передаваться лишь предрасположенность к ней, а не сама болезнь.
Приступ мигрени длится от 4 до 72 часов. Головная боль на столько сильная, что малейшее движение усиливает головную боль. Человек во время приступа мигрени не может заниматься повседневной деятельностью, даже ходить ему очень сложно, так как это усиливает головную боль, он не может находиться в помещении со светом, и чтобы кто-то разговаривал рядом с ним, или работал телевизор, приступ всегда сопровождается тошнотой, нередко рвотой. Некоторые люди могут лежать сутки. Если при головной боли напряжения по ВАШ как правило боль не превышает 5-6 баллов, то при мигрени она может быть на все 10 баллов.
Формы мигрени:
- Мигрень с аурой. При этой форме приступу мигрени предшествует комплекс зрительных, осязательных, обонятельных симптомов: молнии, вспышки в глазах, свечение фонаря, зигзаги, мушки, туман, помутнение зрения, выпадение поля зрения, покалывания, онемения, появление запаха. Бывают слуховые галлюцинации, звон в ушах, речевые нарушения, изменение вкуса. Реже встречается аура в виде двигательных нарушений, обусловленных преходящей мышечной слабостью в руке и ноге одной половины тела. При последнем виде ауры мигрень протекает тяжело, головная боль очень сильная и длительная, как правило со рвотой и обычно пациент почти всё время лежит на протяжении суток.
Продолжительность ауры составляет 5-20 минут, не превышает 60 минут, с развитием болей аура исчезает.
- Мигрень без ауры. Болевой приступ развивается без предшествующих симптомов.
Классификация мигрени:
- Эпизодическая мигрень: менее 15 приступов в месяц. Часто 1-2 приступа в месяц или 1 приступ в несколько месяцев.
- Хроническая мигрень: головная боль 15 и более дней в месяц в течение 3 месяцев за последний год.
Отличия головной боли напряжения (ГБН) и мигрени:
Диагностика при головной боли напряжения и мигрени:
Лечение головной боли напряжения и мигрени схоже.
У некоторых людей мигрень усиливается после употребления определенных продуктов питания или алкоголя.
Вот этот список продуктов: субпродукты; жирное свиное мясо, дичь; рыбная икра; копчености из рыбы и мяса; продукты, содержащие тирамин; некоторые сорта сыра (швейцарский, чеддер, рокфор, бри); все виды бобовых; орехи, цитрусовые, шоколад.
Это не значит, что надо сразу всё исключить, необходимо понаблюдать за собой на какие продукты питания усиливается головная боль, например, съели сыр и через несколько часов или через сутки возникла головная боль, необходимо в другой раз еще раз съесть сыр, чтобы убедиться, если эпизод головной боли повторится, значит, необходимо исключить сыр из рациона питания.
Для профилактики и лечения головной боли, особенно при мигрени, также необходимы препараты, их подбирает врач-невролог на приёме, учитывая индивидуальные особенности пациента.
- Необходимо выполнить МРТ головного мозга и МР-ангиография (это сосуды головного мозга).
- УЗИ сосудов головы и шеи.
Лечение головной боли напряжения и мигрени схоже.
- Соблюдение режима труда и отдыха.
- Ночной сон не менее 8 часов и не более 10 часов.
- Избегать стрессовых факторов.
- При необходимости занятия с психологом, если головная боль провоцируется стрессом, и обучение методикам психологической и мышечной релаксации.
- Регулярное питание в одно и тоже время каждый день, без пропусков приема пищи, в том числе завтрак (4-5 раз в сутки кушать)
- Контрастный душ
- Обтирание прохладной водой, когда голова болит. Можно смочить тонкую тряпочку или полотенце холодной водой и прикладывать ко лбу и вискам, как нагреется снова намочить и прикладывать, так делать несколько раз, пока головная боль не уменьшится. Таким образом действие происходит на рефлексогенные зоны.
- Проветривать помещение, в котором находитесь.
- Прогулки на улице 30-60 минут ежедневно, не считается время, когда едем на учёбу или работу, необходимо именно погулять, вышли с работы, необходимо пройтись хотя бы 30 минут, а потом ехать домой. В идеале погулять где тихо и не ездят рядом машины. Например, парк, сквер.
- Ежедневно заниматься йогой/ЛФК/зарядкой. Необходимы упражнения для растяжки мышц, чтобы не возникал спазм в них.
- Плавание в бассейне.
- Необходимо расслабить перикраниальные мышцы, снять спазм. Для этого нужно пройти курс иглорефлексотерапии №10-15, затем массаж.
- Массаж шейно-воротниковой зоны №10-15.
- Ограничить время нахождения за гаджетами.
- Ведение дневника головных болей (длительность 1 приступа головной боли, чем купирована, чем спровоцирована, сколько дней в месяц болит голова, на сколько сильно по шкале ВАШ (визуально-аналоговая шкала боли) болит от 0 до 10б., где 0 вообще не болит, в какой области голова болит, какой характер боли, есть ли фоно- фотофобия, есть аура, бывает тошнота и рвота).
- Нельзя принимать обезболивающие препараты и/или триптаны более 10-15 таблеток в месяц.
- При мигрени лучше находиться в комнате без света и чтобы в ней было тихо.
У некоторых людей мигрень усиливается после употребления определенных продуктов питания или алкоголя.
Вот этот список продуктов: субпродукты; жирное свиное мясо, дичь; рыбная икра; копчености из рыбы и мяса; продукты, содержащие тирамин; некоторые сорта сыра (швейцарский, чеддер, рокфор, бри); все виды бобовых; орехи, цитрусовые, шоколад.
Это не значит, что надо сразу всё исключить, необходимо понаблюдать за собой на какие продукты питания усиливается головная боль, например, съели сыр и через несколько часов или через сутки возникла головная боль, необходимо в другой раз еще раз съесть сыр, чтобы убедиться, если эпизод головной боли повторится, значит, необходимо исключить сыр из рациона питания.
Для профилактики и лечения головной боли, особенно при мигрени, также необходимы препараты, их подбирает врач-невролог на приёме, учитывая индивидуальные особенности пациента.
